�����������Ĵ�����5��27�յ� (��Ĭ) �����峿��82��ĺ�������ҽ����Ա������߳���֢ҽѧ��(ICU)��˭���뵽����λ�����������Ρ������������ˣ��ով�����һ�����Ķ��ǵ���������ս�����ɶ�������ҽԺ����ECMO(����Ĥ������)����IABP(�����������ҷ���)�������ɹ�Ϊ��ʵʩ��Σ��״������������(PCI)������ҽԺ��Σ��֢�����¼�¼��
������������Σ�������仼�ߵ���������
���������ŵIJ��鿰�ƽ̿��鼶���ӣ�������һ̨��ʴ�ķ��������������������Ĥ���ϲ���֧��״������������խ��������������������������Ѫ����(EF)��20%(����Ӧ��50%)���൱������ÿ�α�Ѫ�����㽡���˵��ķ�֮һ����Σ�յ��ǣ�����2025��5��7����Ժ����ͻ������������ͣ����5�����ķθ��պ�ָ�����ѭ����ת��ICUʱ�ѳ��ֶ����ٹ���˥�ߡ�
�����������Ҵ�ҽ20�������ֵIJ���֮һ����ICU���κ�־����䣬����NYHA�Ĺ��ּܷ�����ߵ�4������ƽ�Զ��ᴭ������ڿ�����Ч������೬����ʾ���������ұ���������������ÿһ�β�����ҡҡ�������Գ�����һ����ʾ��������������Ѫʱ���ٶȻ���(VTI)��8����ÿ�룬�Ĺ��ܱ���ʧ������
����MDT�ƾ֣�12Сʱ�ƶ�����������������
����������ҽѧ���⣬ҽԺѸ������ȫԺ��ѧ�ƻ���(MDT)����Ѫ���ڿơ������Ѫ����ơ������ơ�����ҽѧ�Ƶ�8������ר���ַ���������PCI���������ʳ���50%�������������ߴ���ڲ���3���¡������ڿƽ�������ָ����Ψһϣ������ECMO+IABP��������š���
�����ⳡ����������ս����Ҫ������ϣ�ECMO��������ķι��ܣ�IABP���������Ѫ���������Ͽɽ��������ս���30%�������仼��Ѫ�ܴ�����ECMO���̿����������Ѫ��ת��;���豸��·���7�����κ�ϸ���������ܵ��������������������ǻ�����������أ�ICU��־������ҽʦ��¬С����ʿ����֯ȫ�����ۺ����ڳ����ڿ����ƻ����ϣ�����IABP���ศ����CRRT(�����������������)�������ฺ�ɡ��Ż�����״̬��Ϊ�����������ƴ���������¬С�������Ŷӷ������ݣ������������3��Ӧ��Ԥ����������ȷ��ÿ���ƶ��ٶȡ���
��������4Сʱ��Ѫ����ġ������١�
����5��21��8:30��������ʽ��ʼ��ECMO�Ŷ��ڳ��������¾����̹ɶ�������9:00������ʼ��ת��˲�䣬����Ѫ�����Ͷȴ�60%Ծ����98%�����ͬʱ��IABP����ͨ���ɶ���������������ÿ0.8��һ�εķ�������������ͬ����Ϊ�������30%��
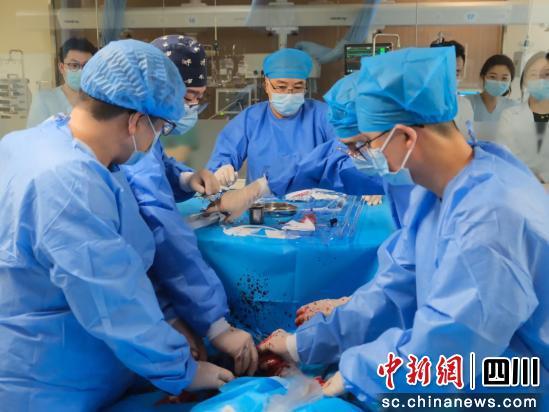
������յĻ�����ת�ˡ�10��ҽ����Ա��ɡ��ƶ�ICU��������ר�Ź̶�ECMO��·������ʵʱ�������������������Я����Яʽ�������������ǵ��豸����ICU�������ҵ�150�����ȣ��Ŷ���25������ɡ����������Ƿ���������ó��ġ���ȫʱ�١���
�����ڵ����ң����ڿ�ר����Ѫ����Ӱ�·��֣�ǰ��֧��խ99%���ҹ�״����������ȫ��������ECMO�ṩ���ȶ�ѭ��֧���£�ҽ����0.014Ӣ�絼˿(��ͷ��˿��ϸ)��Խ��խѪ�ܣ���ֲ��3ö֧�ܡ����м����ʾ������Ѫѹʼ���ȶ���100/60mmHg�����ڳ����ΣPCI�м���������ʵ�֡�
���������廨����24Сʱ��ϸ����
�����������ͬ�������Ŷ�ʵ����ICUר�ų������ػ�С�顱��ÿСʱ����ECMO������ÿ��Сʱ������Ѫ���ܣ�ÿ�����3�δ��Գ�������IABP��CRRT�������ƺ����Ĺ������ƣ���5��10��˳���γ�IABP�����ܲ�ܣ��������������ȶ���¬С�����ܣ���������12��ҩ��������ٹ��ܱ���������Ѫ�ܻ���ҩ������Ƽ���Ӫ��֧�ּ���
�����������̸��Ǿ��Ķ��ǣ�5��21��17:05����ECMO��·�����γ�ʱ��������������������������Ѫ˨���Ѫ��ʱ�̡����˵��ǣ����������ѻָ�������Ѫ������24Сʱ��IABP���룬48Сʱ��γ����ܲ�ܣ������ž�������˵����лл������5��13�գ����߲���ƽ�ȣ���ICUת�����ڿƼ�������ר�����ơ�
��������ͻ�ƣ�����������֢�����¼�Ԫ
�����ⳡ�����ijɹ�������Զ������־�ųɶ�������ҽԺ�Ѿ߱���չ����Ѷ���Ѫ�ܽ��������������������������ר�����ۣ�����ECMO֧�������PCI����Ҫ�����Ŷӡ���֢�Ŷӡ������ŶӴﵽ����е��һ���ľ��硣��
����Ŀǰ���������Ĺ����ѻָ���NYHA2�����ܶ������ߡ����İ����ؽ�����ҽԺ����Σ��֢���ΰ���������Ϊ������仼�ߴ���ϣ�������纫־��������˵����ҽѧ���¶ȣ���������������ÿһ�������Ŀ��ܡ���(��)
















