中新网四川新闻11月21日电(王爵)30岁的成都温江小伙小杨(化名)最近倍感煎熬,他再次发作的急性胰腺炎,已是25岁以来的第四次。近日,成都市第五人民医院消化内科医生告诉小杨,如果再不控制饮食,调整作息,胰腺一旦受损将影响全身代谢功能,甚至可能引发糖尿病等并发症。
小杨每天久坐不动,生活节奏完全被工作主导,不良习惯几乎成了“标配”。下班后,他要么瘫在沙发上刷手机,要么继续加班,几乎没有主动运动的习惯。早餐常常随意应付,午餐则是重油重盐的外卖(偏爱回锅肉盖饭、麻婆豆腐、炸鸡套餐),晚餐常与同事聚餐吃火锅、烧烤,夜宵更是不可或缺。在凌晨一两点加班后,还会点一份冒菜或油泼面,搭配冰可乐下肚。他尤其钟爱动物内脏,每月至少要吃2-3次爆炒腰花、卤肥肠,认为“越香越够劲”。
这些长期不良的生活习惯,早已为他的身体健康埋下了隐患。身高170cm、体重80kg的小杨已属超重范围。在去年体检时,他的甘油三酯已升至3.1mmol/L(正常值应<1.7mmol/L),空腹血糖6.5mmol/L(正常值应<6.1mmol/L),血压虽暂时正常(125/80mmHg),但医生当时就警告他“再不重视,代谢问题会越来越多”,然而他并未放在心上。
不良生活习惯的累积效应终于爆发,导致他反复发作急性胰腺炎。而这次发病的导火索,正是一顿典型的“高危夜宵”。前几天,小杨完成一个项目后,晚上11点与团队庆祝,点了一大桌菜:牛油火锅(毛肚、鸭肠、肥牛卷点了双份)、烤五花肉……还喝了3瓶冰啤酒。吃到一半时,他感到上腹部有些发闷,但并未在意,以为“吃饱了就好”。凌晨2点回到家,剧烈的腹痛突然袭来――仿佛有把刀在肚子里搅动,伴随恶心呕吐,连喝水都吐。家人急忙将他送往成都市第五人民医院,此时的小杨捂着上腹部,蜷缩在病床上,额头上布满了冷汗。检查结果显示血淀粉酶比正常值高出5倍,确诊为“急性胰腺炎”。
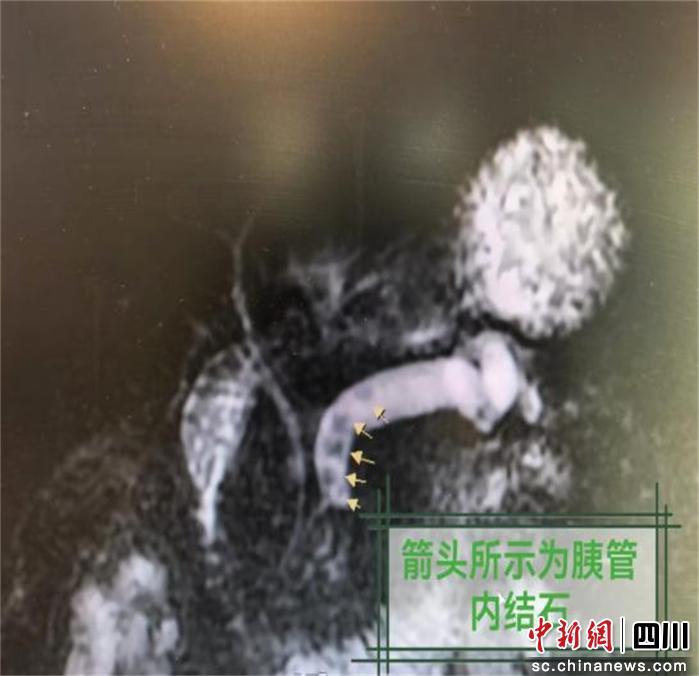
在成都市第五人民医院消化内科,胆胰组彭东曙主诊医师向小杨了解情况后耐心解释,反复发作的急性胰腺炎常与饮食、生活习惯有关,但更需警惕是否存在如胆结石、胰管异常或胰管结石等器质性病因。随后的系统检查揭示了真正的罪魁祸首――核磁共振结果证实,小杨的胰管内确实存在结石,正是这颗反复“作乱”的结石阻塞了胰液排出,导致胰腺出现水肿,引发炎症反复发作的根本原因。
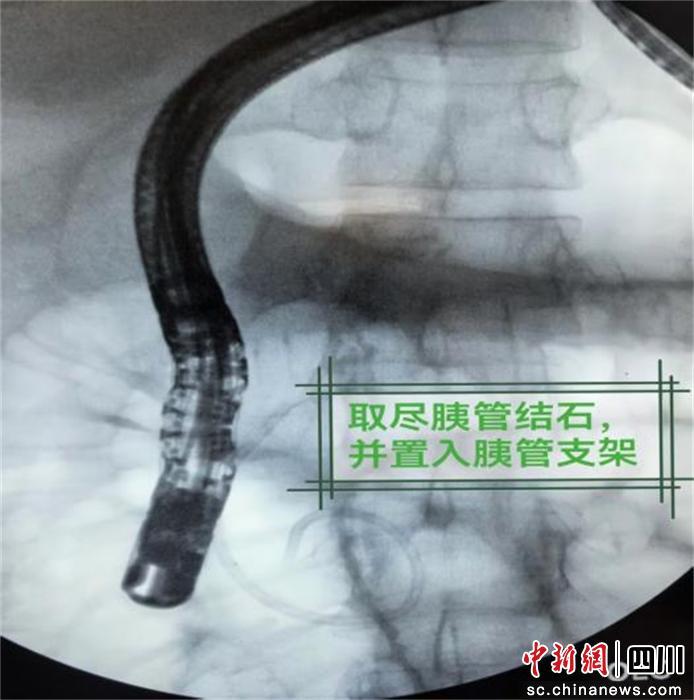
消化内科胆胰组为他制定了ERCP(经内镜逆行胰胆管造影)微创治疗方案。该技术无需开刀,通过内镜经口进入,即可取出胰管结石。经过周密的术前准备,医生成功为小杨实施了手术,取出了结石,还放置了一个临时支架以保障胰管通畅。术后恢复迅速,两三天后腹痛腹胀便基本消失,第四天小杨就顺利出院,困扰他多年的病痛终于被根除。
彭东曙介绍说,急性胰腺炎最典型的征兆是突发性上腹部持续剧痛,常如刀割般难以忍受,有时还会牵连到后背,弯腰时或可缓解;多伴有恶心、呕吐和发热。若在进食油腻后出现此类疼痛,务必立即到正规医院就医。
在预防方面,关键在于“管住嘴”,包括坚决戒酒、限制高脂食物、避免暴饮暴食,并积极处理如胆结石等基础疾病。对于由胆道或胰管梗阻引起的情况,通过手术等解除梗阻有助于改善病情;若与高脂血症、饮酒等代谢和生活方式因素相关,则需长期坚持低脂饮食、戒酒及健康管理,以降低复发可能。
术后及恢复期间,医生建议保持饮食清淡、低脂,严格避免酒精,减少肥肉、内脏、油炸食品及坚果等高脂食物的摄入,优先选择鱼肉、去皮禽肉、蛋清、豆制品和蔬菜等,多采用蒸、煮、凉拌等烹饪方式,注意少食多餐、避免过饱。(完)













